
 Постмастектоміческім синдромом називають сукупність патологічних ознак, які виникають у жінки, яка перенесла радикальну мастектомію - повне видалення молочної залози (нерідко з іншими структурами - м'язами, лимфоузлами і так далі). Таке видалення в максимальному більшості випадків практикують при злоякісних захворюваннях молочної залози.
Постмастектоміческім синдромом називають сукупність патологічних ознак, які виникають у жінки, яка перенесла радикальну мастектомію - повне видалення молочної залози (нерідко з іншими структурами - м'язами, лимфоузлами і так далі). Таке видалення в максимальному більшості випадків практикують при злоякісних захворюваннях молочної залози.
Синдром полягає в порушеннях в верхньої кінцівки і тканинах грудної стінки з боку видаленої залози. Патологія проявляється не тільки неврологічними, руховими та іншими фізіологічними порушеннями, але і психоемоційними - у таких пацієнток може спостерігатися депресія різного ступеня вираженості.
У ряді випадків при постмастектоміческом синдромі потрібне оперативне втручання.
Постмастектоміческій синдром: що це таке?
Фізіологічно постмастекоміческій синдром проявляється як набряк верхньої кінцівки з боку віддаленої молочної залози, який виникає через наступних порушень:
- судинних - пов'язаних з порушенням струму лімфи;
- трофічних - пов'язаних з порушенням харчування тканин;
- нейромоторную - пов'язаних з порушенням іннервації (нервового забезпечення).
Ця патологія - одне з найчастіших ускладнень, з якими лікарі стикаються після того, як пацієнтці була виконана радикальна операція з приводу злоякісної пухлини молочної залози. Синдром діагностується у 16,8-64,6% жінок, які перенесли мастектомію.
Найчастіше постмастектоміческій синдром розвивається у пацієнток з віддаленої правої молочної залозою.
Незважаючи на повільний розвиток і, здавалося, достатня кількість часу, щоб поставити діагноз і почати лікування, постмастектоміческій синдром до цього часу продовжує залишатися однією з проблем медицини. Причини - стійка інвалідизація пацієнток на пізніх етапах патології і відчутне погіршення якості життя.
причини
До виникнення постмастектоміческого синдрому наводять такі порушення, що виникають в післяопераційному періоді:
- травматичні;
- судинні;
- реологічні (пов'язані з потоком крові).
Такі порушення можуть бути дуже різними за вираженості, так як різними є техніка мастеектоміі, обсяг операції (ступінь її радикальності) і особливості відновлювальних властивостей тканин кожної конкретної жінки. це:
- порушення мікроциркуляції;
- розсічення нервових волокон;
- видалення грудних м'язів;
- рубцеві зміни тканин.
Порушення мікроциркуляції настає з тієї причини, що при радикальному видаленні молочної залози видаляють лімфатичні структури, в яких в нормі збирається лімфа - пахвовий, підключичний та підлопаткова колектори. Через це утруднюється відтік лімфи з верхньої кінцівки з боку ураження. Стан ще більше погіршується, якщо одночасно розвивається запальний процес:
- в лімфатичних судинах (виникає лимфангит);
- в венах (формується тромбофлебіт - запалення з тромбоутворенням).
При мастектомії неминуче розсічення численних дрібних нервових гілок, які забезпечують нервову регуляцію м'яких тканин і судин в області шиї і плечового пояса. Через це порушуються відновні процеси в тканинах, виникає скаленус-синдром (або синдром сходовому м'язи) - біль і порушення чутливості при стисненні судин і нервів в області передньої сходовому м'язи.
Нерідко потрібне видалення не тільки молочної залози, але і частини м'язових масивів грудної стінки - зокрема, виконується резекція (відсікання) малої і великої грудних м'язів на стороні видалення залози. В результаті виникає контрактура - виражене обмеження рухів в плечовому суглобі. Вона розвивається у близько 40% пацієнток, які перенесли мастектомію.
Рубцеві зміни тканин після мастектомії виникають через вираженого розвитку фіброзної тканини. Вони зачіпають область грудної стінки і пахвовій западини - виникає їх деформація. Особливо такі зміни виражені, якщо виконувалася перед- і післяопераційна радіотерапія. Рубцеві зміни більш виражені, якщо протягом післяопераційного періоду ускладнилося нагноєнням і некрозом (омертвінням) тканин.
Крім того, ступінь розвитку постектоміческого синдрому залежить від таких факторів, як:
 величина видаленої пухлини;
величина видаленої пухлини;- залучення до патологічного процесу пахвових лімфатичних вузлів;
- наявність метастазів - міграції пухлинних клітин в інші органи і тканини;
- неправильно підібраний обсяг хірургічного втручання;
- порушення техніки операції;
- неправильне ведення післяопераційного періоду;
- помилки при призначенні променевої та хіміотерапії.
розвиток захворювання
 Постмастектоміческій синдром розвивається досить повільно - з моменту операції до появи перших клінічних ознак часто проходить від 10 до 24 місяців. Але також описані випадки пізнього постмастектоміческого синдрому, який розвинувся через 10 і більше років після операції.
Постмастектоміческій синдром розвивається досить повільно - з моменту операції до появи перших клінічних ознак часто проходить від 10 до 24 місяців. Але також описані випадки пізнього постмастектоміческого синдрому, який розвинувся через 10 і більше років після операції.
Розвиток описуваної патології полягає в змінах реологічних параметрів (плинності крові), а також реакції судин і вокругсосудістих тканин в зоні ураження.
В судинах, які забезпечують кровопостачання тканин з боку віддаленої молочної залози, підвищується скупченість тромбоцитів - це призводить до утворення микротромбов. Так як кровопостачання на тканинному рівні порушується, виникає набряк навколо найдрібніших судин.
Через те що після операції жінка не може рухати рукою в повному обсязі (іншими словами, обмежена амплітуда її рухів), страждає так звана мікронасосная функція м'язів - вони перестають "підкачувати" кров. В кінцевому результаті рух крові по судинах ураженої області різко погіршується. Через це органічні і неорганічні речовини гірше всмоктуються в судини і починають накопичуватися в тканинах, притягаючи воду - виникає набряк.
До всіх цих патологічних змін приєднуються:
- порушення харчування нервових закінчень;
- фіброз тканин (масивне проростання сполучною тканиною), який провокує променева терапія. Він в основному вражає тканини навколо магістральних (великих) судин, через що ті ще більше звужуються, і судинні порушення ще більше наростають.
Залежно від часу виникнення постмастектоміческій синдром буває:
- ранній - з'являється в період часу до 3 місяців після операції;
- пізній - розвивається через 3 місяці з моменту хірургічного втручання і більше.
За різницею між обхватом плеча, виміряним над ліктем ураженої і здорової руки, розрізняють ступеня набряку:
- при різниці до 2 см - легкий;
- від 2 до 6 см - середнього ступеня;
- більше 6 см - важкий.
Залежно від клінічних симптомів можна оцінити ступінь тяжкості постмастектоміческого синдрому:
 I ступінь - тканини набрякають в дистальних (віддалених від центру тіла) ділянках ураженої руки (а саме в пальцях або всієї кисті). Такий набряк виникає час від часу. Обсяг ураженої верхньої кінцівки перевищує обсяг здорової менш ніж на 25%. Спостерігається зниження температури шкірних покривів кисті;
I ступінь - тканини набрякають в дистальних (віддалених від центру тіла) ділянках ураженої руки (а саме в пальцях або всієї кисті). Такий набряк виникає час від часу. Обсяг ураженої верхньої кінцівки перевищує обсяг здорової менш ніж на 25%. Спостерігається зниження температури шкірних покривів кисті;- II ступінь - крім кисті, набрякають м'які тканини передпліччя, при цьому шкіру важко захопити в складку. Збільшення обсягу ураженої верхньої кінцівки в порівнянні з нормальною становить від 25% до 50%. Спостерігається зниження температури шкірних покривів кисті та передпліччя;
- III ступінь - набряклість охоплює м'які тканини плечового суглоба, спостерігається постійно, не зникає. При цьому тканини щільні, так як шкірні покриви і підшкірна жирова склерозірованние - спостерігається їх суттєве проростання сполучною тканиною. Шкіру неможливо захопити в складку. Обсяг верхньої кінцівки з боку ураження збільшений на 50-70%. Зниження температури шкірних покривів спостерігається з боку кисті та передпліччя;
- IV ступінь - верхня кінцівка опухла, деформована, рухи обмежені аж до неможливості їх виконати. На шкірі з'являються виразки - наслідок трофічних порушень (пов'язаних з харчуванням тканин). Обсяг ураженої кінцівки збільшений на 70% і більше. Знижено температура шкіри кисті, передпліччя і плеча.
симптоми постмастектоміческого набряку
Основними ознаками постмастектоміческого синдрому є:
- набряк м'яких тканин;
- болю;
- порушення з боку шкіри;
- порушення чутливості;
- порушення рухів.
Набряк м'яких тканин руки та грудної стінки - провідний ознака постмастектоміческого синдрому, тому раніше його ще називали постмастектоміческім набряком (ПМО).
На ранніх стадіях пацієнтку турбує набряклість пальців і кисті, яка з'являється ближче до вечора (особливо після фізичних навантажень) і супроводжується відчуттям важкості. Характерним є те, що жінці важко надіти або зняти кільце. До ранку набряк зникає повністю.
При подальшому розвитку описуваної патології набряк охоплює м'які тканини більш високих локацій - передпліччя, плеча, надпліччя. При істотному прогресі можуть набрякати м'які тканини половини шиї і верхньої частини грудної клітки (зокрема, надключичной області) з боку ураження.
На початкових стадіях виникнення набряку шкірні покриви залишаються нормальними. У міру прогресування хвороби шкіра стає блідою з синюшним відтінком, сухий, лущиться, її складно взяти в складку, так як підлеглі тканини стають щільними.
Порушення чутливості (парестезії) виникає у понад 50% пацієнток - це:
- відчуття оніміння;
- відчуття повзання мурашок по шкірі.
Болі виникають у міру прогресування постмастектоміческого синдрому. Їх характеристики:
- по локалізації - по всій руці з боку ураження;
- по поширенню - іррадіюють (віддають) в плече, шию, грудну стінку з боку ураження;
- за характером - можуть бути як тупі, так і гострі, пекучі;
- за інтенсивністю - спочатку незначні, у міру прогресування хвороби наростають;
- по виникненню - можуть бути короткочасні (стосується тупих і пекучих больових відчуттів) і тривалі (стосується тупих болів).
Порушення рухів верхньої кінцівки при постмастектоміческом синдромі можуть бути від незначних до практично повної втрати рухової можливості. Вони поглиблюються при розвитку набряку.
Російські вчені запропонували розрізняти такі стадії даного захворювання, як:
 доклінічна - суб'єктивні скарги відсутні, симптоматика не виявляється протягом дня, окружність плеча не змінена, шкірні покриви в нормі. Збільшення пошкодженої руки в обсязі становить не більше 150 мл;
доклінічна - суб'єктивні скарги відсутні, симптоматика не виявляється протягом дня, окружність плеча не змінена, шкірні покриви в нормі. Збільшення пошкодженої руки в обсязі становить не більше 150 мл;- початкова - з'являються скарги на помірні тяжкість і болі в руці, до вечора з'являються непостійні набряки окремих ділянок руки або всієї руки, шкіра стає блідою, захопити її можна тільки в грубу складку. Збільшення обсягу руки з боку ураження становить 150-300 мл, окружності плеча - 1-2 см;
- помірних порушень - скарги ті ж, набряки спостерігаються постійно, до ранку не проходять. Шкіра бліда з синюшним відтінком, її важко захопити в складку. Верхня кінцівка з боку ураження збільшена на 300-500 мл в обсязі і на 4-6 см в окружності плеча;
- виражених порушень - пацієнтка скаржиться на досить виражені болі і порушення чутливості. Тканини не просто набряклі, а щільні, рука стає деформованої, потворної, спостерігається часткова втрата її функціональності. Обсяг ураженої кінцівки збільшений на 500-700 мл, збільшення обхвату плеча складає до 6 см;
- обтяжений постмастектоміческій набряк - пацієнтку мучать виражені болі в руці, вона практично не здатна виконувати будь-які функції, її слід підтримувати на пов'язці. Спостерігаються трофічні розлади - зокрема, посиніння і виразки шкіри. Обсяг руки збільшується на 700 мл і більше, окружність плеча - більше ніж на 6 см.
діагностика
Діагноз ставлять на підставі скарг, анамнезу (уточнюється факт перенесеної мастектомії) і результатів додаткових методів обстеження (зокрема, огляду).
При фізикальному обстеженні стан верхньої кінцівки з боку виконаної мастектомії оцінюється візуально і пальпаторно (обмацуючи) - при цьому визначаються:
- забарвлення шкірних покривів;
- ступінь їх сухості;
- шкірна температура;
- чутливість шкірних покривів;
- обсяг в порівнянні з обсягом здорової руки;
- охоплення над ліктьовим суглобом;
- амплітуда руху кінцівки в плечовому суглобі.
Інструментальні методи проводять, щоб визначити, на якому рівні розвинулися порушення з боку судинного русла, який ступінь порушення в тканинах і функціональні можливості пошкодженої руки. Це такі методи дослідження, як:
 лімфографія - в лімфатичну систему вводять контрастну речовину, роблять рентгенологічні знімки, по ним оцінюють стан лімфатичних судин - зокрема, визначають ділянки застою лімфи і оцінюють швидкість її руху;
лімфографія - в лімфатичну систему вводять контрастну речовину, роблять рентгенологічні знімки, по ним оцінюють стан лімфатичних судин - зокрема, визначають ділянки застою лімфи і оцінюють швидкість її руху;- лімфосцінтіографія верхніх кінцівок - в лімфатичне русло вводять ізотопи, далі лімфатичну систему досліджують за допомогою спеціального томографа, по кольоровій картинці оцінюють стан лімфатичної системи. Метод практично витіснив лімфографія;
- дуплексне сканування - це поєднане ультразвукове і Допплерографічеськоє визначення швидкості кровотоку, прохідності артеріальних і венозних судин, стану тканин ураженої частини тіла;
- електронейроміографія - шляхом вимірювання електричних потенціалів оцінюють стан нервово-м'язового апарату постраждалої кінцівки;
- Комп'ютерна томографія (КТ) - комп'ютерні зрізи дозволяють оцінити зміни в тканинах;
- Магнітно-резонансна томографія (МРТ) - можливості і цілі ті ж, що і при застосуванні КТ.
Лабораторні методи, які застосовуються в діагностиці постмастектоміческого синдрому, це:
- коагулограма - дозволяє оцінити схильність до тромбоутворення;
- протромбіновий індекс - цілі його визначення ті ж, що і аналіз коагулограми.
Диференціальна діагностика
Диференціальну діагностику постмастектоміческого синдрому проводять із захворюваннями, які здатні спровокувати лімфостаз. Найчастіше це:
- добро і злоякісні пухлини лімфатичної системи;
- флебіт - запалення венозної стінки;
- тромбофлебіт - запалення венозної стінки в поєднанні з тромбоутворенням в просвіті вени.
ускладнення
Найбільш частими ускладненнями постмастектоміческого синдрому є:
- тендовагініт надостной м'язи - запалення сухожилля і сухожильного піхви (своєрідною муфти, що охоплює сухожилля) м'язи, яка заповнює ямку лопатки;
- хронічний бурсит - запалення сумок верхньої кінцівки (щілиновидних порожнин, які розташовуються в м'язах);
- контрактура верхньої кінцівки - її стійке знерухомлення. Фактично є вторинним ускладненням, так як самої контрактурой в 40% випадків ускладнюється хронічний бурсит, який є безпосереднім ускладненням постмастектоміческого синдрому;
- скаленус-синдром - розвивається у більш ніж 99% жінок після перенесеної мастектомії;
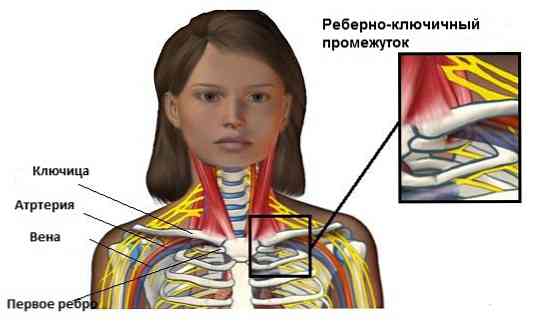
- брахіоплексіт - запальне ураження плечового сплетення (сукупності нервових волокон, які відходять від спинномозкових нервів);
- полінейропатіческіе розлади - ураження периферичних нервів верхньої кінцівки з появою млявих паралічів (порушення рухів), трофічних розладів, порушення чутливості;
- бешиха - запальне ураження поверхневих шарів шкіри. Розвивається при III-IV ступеня патології;
- синдром Стюарта-Трівса - освіту лімфангіосаркоми (злоякісної судинної пухлини), формування якої в даному випадку провокує виражений тривалий застій лімфи.
Через постмастектоміческого синдрому у жінки можуть спостерігатися:
 зниження самооцінки;
зниження самооцінки;- невроз - комплекс затяжних психогенних розладів, які виникають через затяжну виснаження центральної нервової системи;
- депресивний синдром - пригнічення психічного стану. Депресивний стан різного ступеня спостерігається у близько 25% всіх жінок з постмастектоміческім синдромом.
лікування
Мета лікування при постмастектоміческом синдромі це:
- полегшення відтоку лімфи з ураженої верхньої кінцівки;
- відновлення рухів в плечовому суглобі.
Основним є консервативне лікування, а саме:
- фізична і фізіотерапевтична стимуляція ураженої руки;
- медикаментозні призначення.
З метою фізичної та фізіотерапевтичної стимуляції ураженої руки призначаються:
- апаратна пневматична компресія (здавлювання) руки від пальців і кисті до надпліччя;
- фізичні вправи;
- носіння бандажів;
- фізіотерапевтичні методи - ультразвук, світлова та низкоуровневая лазеротерапія, електроміостимуляція;
- ручний і механічний лімфодренаж;
- масаж.
В основі медикаментозного лікування - такі призначення:
- Бензопірони - усувають набряк і запалення;
- Ангіопротектори - захищають стінки судин;
- капілляростабілізатори - покращують кровотік по дрібних судинах;
- антиагреганти - перешкоджають злипанню тромбоцитів і утворенню тромбів;
- Психоаналептикі і протеолітичні ферменти - усувають больовий синдром і нейродвігательние порушення;
- седативні - призначаються при емоційних розладах.
У лікуванні постмастектоміческого синдрому хірургічний метод застосовують, але рідко. Мета операції - усунення постмастектоміческого застою лімфи. Для цього проводяться:
- висікання рубцевої тканини, заміщення дефектів власними тканинами пацієнта;
- формування лімфовенозна анастомозів;
- звільнення від зрощень підключичної і пахвовій вен.
Хірургічне лікування досить складне, тому що проводиться в декількох стадій, є травматичним і складним по виконанню.
профілактика
Щоб попередити виникнення постмастектоміческого синдрому, необхідні:
- правильний вибір виду та обсягу оперативного втручання при злоякісних пухлинах молочної залози;
- дотримання техніки і алгоритму виконання операції;
- в кінці першого тижня після хірургічного лікування - виконання вправ для відновлення рухів в плечовому суглобі, починаючи з третього тижня - самомасаж;
- уникнення інтенсивних фізичних навантажень і здавлювання руки;
- захист руки з боку виконаної мастектомії від травмування в побуті або на виробництві.
прогноз
 Прогноз при постмастектоміческом синдромі може бути різний.
Прогноз при постмастектоміческом синдромі може бути різний.
Розлади, які виникають, досить стійкі до проведеного лікування, але ранній початок лікування дозволяє зменшити інтенсивність набряку і підтримати нормальну роботу руки. При запущених станах ліквідувати зміни, які наступили як прояв постмастектоміческого синдрому, складніше. Складнощі в лікуванні також можуть виникнути через те, що у жінки через постмастектоміческого синдрому розвинулося депресивний стан, і у неї немає зацікавленості в лікуванні.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 величина видаленої пухлини;
величина видаленої пухлини; I ступінь - тканини набрякають в дистальних (віддалених від центру тіла) ділянках ураженої руки (а саме в пальцях або всієї кисті). Такий набряк виникає час від часу. Обсяг ураженої верхньої кінцівки перевищує обсяг здорової менш ніж на 25%. Спостерігається зниження температури шкірних покривів кисті;
I ступінь - тканини набрякають в дистальних (віддалених від центру тіла) ділянках ураженої руки (а саме в пальцях або всієї кисті). Такий набряк виникає час від часу. Обсяг ураженої верхньої кінцівки перевищує обсяг здорової менш ніж на 25%. Спостерігається зниження температури шкірних покривів кисті; доклінічна - суб'єктивні скарги відсутні, симптоматика не виявляється протягом дня, окружність плеча не змінена, шкірні покриви в нормі. Збільшення пошкодженої руки в обсязі становить не більше 150 мл;
доклінічна - суб'єктивні скарги відсутні, симптоматика не виявляється протягом дня, окружність плеча не змінена, шкірні покриви в нормі. Збільшення пошкодженої руки в обсязі становить не більше 150 мл; лімфографія - в лімфатичну систему вводять контрастну речовину, роблять рентгенологічні знімки, по ним оцінюють стан лімфатичних судин - зокрема, визначають ділянки застою лімфи і оцінюють швидкість її руху;
лімфографія - в лімфатичну систему вводять контрастну речовину, роблять рентгенологічні знімки, по ним оцінюють стан лімфатичних судин - зокрема, визначають ділянки застою лімфи і оцінюють швидкість її руху;
 зниження самооцінки;
зниження самооцінки;