
 Внутрішньоутробною гіпоксією плода називають кисневе голодування плода в утробі матері. Даний стан не є самостійним захворюванням, швидше за це наслідок різних патологічних процесів в організмі матері, плода або в плаценті.
Внутрішньоутробною гіпоксією плода називають кисневе голодування плода в утробі матері. Даний стан не є самостійним захворюванням, швидше за це наслідок різних патологічних процесів в організмі матері, плода або в плаценті.
Як проявляється внутрішньоутробна гіпоксія плода
Якщо кисневе голодування плода тільки почалося, то майбутня матуся може відзначити неспокійна поведінка і посилення рухової активності плода. Причому, ці прояви будуть інтенсивними, але будь-якого зв'язку між фізичними навантаженнями і активними рухами плоди не буде.
На жаль, багато майбутні матусі рідко звертаються за кваліфікованою медичною допомогою при дуже високій активності плода, але кисневе голодування при цьому продовжує прогресувати - настає друга фаза. Для неї характерними стануть зниження рухової активності плода, зменшення частоти і сили поштовхів. Якщо жінка відзначає, що ворушіння плода скоротилося до 3 разів на годину, то це вже привід для звернення до лікаря.
При обстеженні вагітної жінки з підозрою на внутрішньоутробну гіпоксію плода лікар відзначить почастішання серцебиття останнього до 160 ударів в хвилину, приглушення тонів серця і зменшення серцевих скорочень до 100-120 ударів в хвилину.
Класифікація внутрішньоутробної гіпоксії плода
Розглядається стан може протікати в трьох різних формах, диференціація яких залежить від швидкості прогресування патологічного процесу:
- блискавична;
- гостра - як правило, розвивається під час пологів і має тривалість в кілька хвилин або годин;
- підгостра - розвивається незадовго до пологів (за 1-2 дні);
- хронічна - характерна при токсикозі, інфікуванні плода, переношуванні вагітності, несумісність крові матері і плоду.
Причини розвитку внутрішньоутробної гіпоксії плода
В принципі, оскільки він розглядався станом можуть привести будь-які патологічні процеси, що протікають не тільки в організмі майбутньої дитини, а й у жінки. Лікарі виділяють лише кілька причин, які найчастіше виявляються у ході обстеження вагітної жінки:
- Плацентарна недостатність. Недостатнє надходження кисню і поживних речовин плоду відбувається через порушення кровообігу в системі мати / плацента / плід.
- розрив матки.
- Анемія, цукровий діабет, серцево-судинні захворювання матері.
- Передчасне відшарування нормально розташованої плаценти.
- Важкий пізній токсикоз (гестоз).
- Слабкість пологової діяльності або її дискоординація (аномалії пологової діяльності).
- обвиття пуповини.
- Внутрішньоутробне інфікування плода.
- Тривале здавлювання головки під час пологів.
- Пороки розвитку плода вродженого характеру.
- Часткове або повне перекриття плацентою маточного зіва - передлежання плаценти.
- Інтоксикація організму матері.
- переношування вагітності.
діагностичні заходи
Щоб визначити сам факт присутності кисневого голодування плода і зрозуміти, якою мірою ця патологія протікає, лікарі проводять цілий комплекс діагностичних заходів. В рамках таких обстежень жінкам проводять:
кардіотокографія
Дає можливість реєструвати скорочення серця майбутнього малюка, додатково фахівець оцінить рухову активність плода. Для здорового плоду будуть характерними наступні ознаки серцебиття:
- частота серцевих скорочень коливається в межах 120-160 ударів в хвилину;
- частота скорочень підвищується, як відповідь на рух плоду або різку зміну положення тіла вагітної жінки;
- повна відсутність вповільнень серцебиття.
При кисневому голодуванні плода фахівець виявить:
- значне порушення ритму серцебиття - воно буде або збільшеним, або уповільненим;
- повна відсутність підвищення частоти серцевих скорочень у відповідь на ворушіння або сутички - монотонний ритм;
- уражень ритму, які будуть частими і глибокими.
УЗД з допплерографией
 При ультразвуковому дослідженні лікар може визначити стан кровообігу в системі мати / плацента / плід на терміні вище 20 тижнів вагітності. Якщо будуть проводитися дослідження маткових артерій, то можна буде виявити порушення матково-плацентарного кровотоку на самій ранній стадії розвитку, що дозволить запобігти прогресуванню важкої гіпоксії плода.
При ультразвуковому дослідженні лікар може визначити стан кровообігу в системі мати / плацента / плід на терміні вище 20 тижнів вагітності. Якщо будуть проводитися дослідження маткових артерій, то можна буде виявити порушення матково-плацентарного кровотоку на самій ранній стадії розвитку, що дозволить запобігти прогресуванню важкої гіпоксії плода.
В якості додаткових результатів лікарі визначають структуру плаценти і рівень навколоплідних (амниотических) вод.
Підрахунок рухів плода
Відразу варто обмовитися, що конкретно цей метод діагностики неточний, тому застосовується тільки для вагітних низького ризику, тобто у майбутньої матері немає хронічних захворювань або відсутні вади розвитку майбутньої дитини. Подібне обстеження дозволяє виявити гіпоксію на перших етапах прогресування, оскільки він набуде рухової активності плода.
 Провести подібний тест можна і без відвідування лікаря. Жінка повинна лягти на бік в зручній для неї позиції і сконцентруватися на рухах дитини. Якщо протягом 60 хвилин майбутня мама відчує менше 10 рухів, то потрібно обов'язково звернутися за кваліфікованою медичною допомогою.
Провести подібний тест можна і без відвідування лікаря. Жінка повинна лягти на бік в зручній для неї позиції і сконцентруватися на рухах дитини. Якщо протягом 60 хвилин майбутня мама відчує менше 10 рухів, то потрібно обов'язково звернутися за кваліфікованою медичною допомогою.
важливо: такий тест можна проводити після 25 тижня вагітності.
Альтернативним варіантом є тест Д. Пірсона "Вважай до десяти". Він застосовується починаючи з 28 тижня вагітності. Ворушіння вважають з 9 години ранку і до 9-ї години вечора. Час 10-го ворушіння потрібно записати. Якщо рухів мало, слід повідомити про це лікаря.
Можливі наслідки внутрішньоутробної гіпоксії плода
Чому лікарі наполягають на тому, щоб жінка навіть при сумнівних припущеннях щодо порушень перебігу вагітності зверталася за медичною допомогою? Справа в тому, що навіть легка внутрішньоутробна гіпоксія плода може привести до розвитку вельми неприємних наслідків.
Якщо діагностується гостра гіпоксія плода, то наслідком цього стану можуть стати:
- некроз кишечника;
- високий ризик раптової дитячої смерті;
- вдихання меконію і пневмонія;
- передчасні роди;
- ризик розвитку дитячого церебрального паралічу у дитини;
- високий ризик внутрішньоутробної загибелі плоду;
- ураження нервової системи плода, аж до коми.
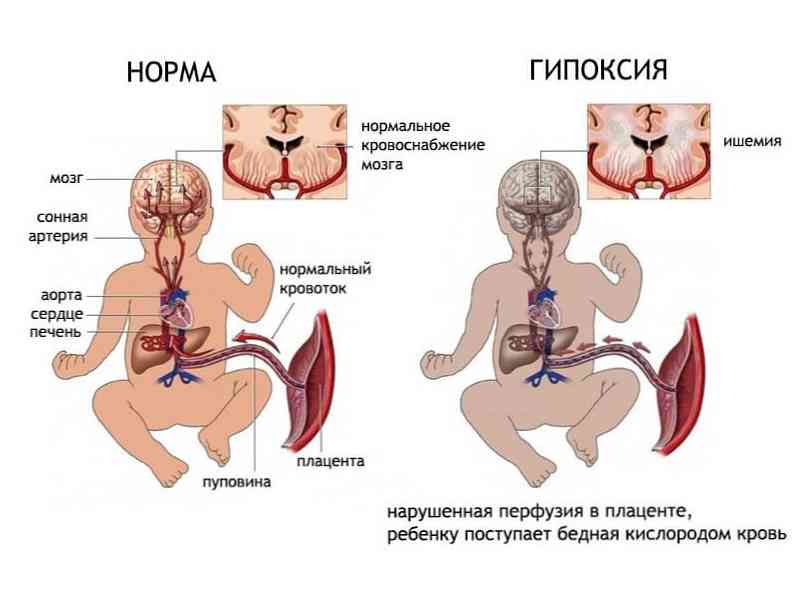
У разі присутності хронічної внутрішньоутробної гіпоксії плода наслідки можуть бути наступними:
- при народженні у малюка буде маленький зріст і критично низька вага;
- анемія новонародженого;
- висока сприйнятливість до інфекційних захворювань;
- синдром дефіциту уваги і гіперактивність в старшому дитячому віці;
- недостатня температурна регуляція організму в новонародженому віці.
Більшість наслідків пов'язане з гіпоксією головного мозку і передчасними пологами, тому що з метою порятунку життя немовляти лікарі проводять екстрене розродження набагато раніше покладеного терміну.
Зверніть увагу: за статистикою, якщо дитина з діагностованою внутрішньоутробної гіпоксією благополучно пережив перший місяць після народження, то розглядається патологічний стан не має ніяких наслідків.
Лікування внутрішньоутробної гіпоксії плода
Вибір тактики лікування даного патологічного стану залежить від стану здоров'я матері, терміну вагітності, наявності супутніх захворювань у майбутньої матері. Так як причини розвитку внутрішньоутробної гіпоксії відрізняються варіативністю, єдиного принципу її лікування немає - все робиться в індивідуальному порядку. Якщо стан здоров'я і жінки, і плоду дозволяє, то лікар може застосувати консервативні методи лікування внутрішньоутробної гіпоксії плода:
 Поліпшення здоров'я майбутньої матері - наприклад, лікування хронічних захворювань, усунення анемії, стабілізація артеріального тиску. Крім цього, поліпшити здоров'я матері можна шляхом підбору індивідуального режиму харчування і життя, позбавлення від шкідливих звичок, введення в життя легкої фізичного навантаження.
Поліпшення здоров'я майбутньої матері - наприклад, лікування хронічних захворювань, усунення анемії, стабілізація артеріального тиску. Крім цього, поліпшити здоров'я матері можна шляхом підбору індивідуального режиму харчування і життя, позбавлення від шкідливих звичок, введення в життя легкої фізичного навантаження.- призначення антикоагулянтів. Ці лікарські препарати сприяють нормалізації рівня в'язкості крові. Застосовують таке лікування тільки в тому випадку, якщо у жінки порушена система згортання.
- амніоінфузія. Цей метод використовують вкрай рідко, виправданий він, наприклад, при вираженій затримці росту плода і діагностованому маловодді. Під амніоінфузія увазі введення в навколоплідні води спеціального препарату, який дає можливість легким майбутньої дитини розвиватися, знижує рівень кисневого голодування, запобігає потраплянню мекония в організм малюка.
- вливання магнезії. Цей метод використовується тільки в разі діагностованою гіпертонії у вагітної жінки. Такі внутрішньовенні ін'єкції запобігають розвитку еклампсії і значно знижують ризик кисневого голодування.
- Призначення протизапальних і антимікробних засобів. Доцільно проводити таке лікування тільки в тому випадку, якщо були діагностовані інфекційні процеси.
Зверніть увагу: в медицині не існує жодного лікарського препарату, який в змозі вилікувати плацентарну недостатність. Всі перераховані вище методи сприяють позбавленню від провокують внутрішньоутробну гіпоксію плода факторів. Якщо діагностовано порушення плацентарного кровотоку, то лікарі лише спостерігають за майбутньою дитиною, щоб вчасно провести екстрене розродження. Чим більше плід відстає в розвитку від норми, тим раніше потрібно проводити екстрене розродження.
Внутрішньоутробна гіпоксія плода - патологічний стан, який може призвести до тяжких наслідків. Зробити якісь прогнози з приводу ймовірності розвитку розглянутого стану практично неможливо, тому жінки, які перебувають на етапі планування вагітності, повинні не тільки пройти повне обстеження у профільних фахівців, а й відмовитися від шкідливих звичок.
Циганкова Яна Олександрівна, медичний оглядач, терапевт вищої кваліфікаційної категорії



 Поліпшення здоров'я майбутньої матері - наприклад, лікування хронічних захворювань, усунення анемії, стабілізація артеріального тиску. Крім цього, поліпшити здоров'я матері можна шляхом підбору індивідуального режиму харчування і життя, позбавлення від шкідливих звичок, введення в життя легкої фізичного навантаження.
Поліпшення здоров'я майбутньої матері - наприклад, лікування хронічних захворювань, усунення анемії, стабілізація артеріального тиску. Крім цього, поліпшити здоров'я матері можна шляхом підбору індивідуального режиму харчування і життя, позбавлення від шкідливих звичок, введення в життя легкої фізичного навантаження.