
 Гемосидероз легких - це захворювання, при якому кров виходить з просвіту легеневих судин в альвеоли, просочує їх стінки, погіршуючи здатність перебувати в розправленому стані, а значить, повноцінно вентилюватися, тим самим беручи участь в акті дихання. Перебіг гемосидероза - рецидивирующее хвилеподібний, тобто, повторні крововиливи в альвеоли чергуються з періодами поліпшення стану. При гемосидерозе відзначаються зміни не тільки на місцевому рівні - перехід еритроцитів з кровоносного русла в альвеоли призводить до анемії (недокрів'я), від якої страждає весь організм.
Гемосидероз легких - це захворювання, при якому кров виходить з просвіту легеневих судин в альвеоли, просочує їх стінки, погіршуючи здатність перебувати в розправленому стані, а значить, повноцінно вентилюватися, тим самим беручи участь в акті дихання. Перебіг гемосидероза - рецидивирующее хвилеподібний, тобто, повторні крововиливи в альвеоли чергуються з періодами поліпшення стану. При гемосидерозе відзначаються зміни не тільки на місцевому рівні - перехід еритроцитів з кровоносного русла в альвеоли призводить до анемії (недокрів'я), від якої страждає весь організм.
Причини і механізми розвитку
Хвороба найчастіше зустрічається у дітей і у молодих людей (найчастіше страждає вік в інтервалі від 8 до 25 років). Причому, може бути так, що в дитячому віці не простежується ні найменших проявів хвороби, але потім вони можуть проявитися в повній мірі в молодому віці. Уражається однаково особини як чоловічого, так і жіночої статі.
Причини і механізми розвитку захворювання досі вивчені недостатньо - з такої причини хвороба ще називають ідіопатичним (тобто, з нерозпізнаними причинами) гемосидерозом легких.
Пульмонологи припускають, що в основі хвороби лежать вроджені анатомічне недорозвинення і функціональна неповноцінність еластичних волокон, які входять до складу оболонок легеневих судин дрібного і середнього калібру (Мале коло кровообігу).
"Розпущеності" еластичних волокон призводить до того, що стінки судин з часом не можуть перебувати в стані належного тонусу, судини розширюються, потік крові сповільнюється, і "застопорився" еритроцити починають проникати через стінку кровоносної судини в легеневу тканину. Роль в уповільненні потоку крові при гемосидерозе легких також приписують вродженої судинної аномалії - наявності патологічних сполук (анастомозів) між бронхіальнимизалозами артеріями і легеневими венами. Кров скидається по цими анастомозу - в результаті спотворюється її природний струм.
Ряд лікарів робить припущення, що гемосидероз легенів за своїм механізмом розвитку відноситься до иммуноаллергической хвороб. Це означає що у відповідь на якийсь зовнішній сенсибилизирующий (дратівливий) агент тут же виробляються антитіла (захисні білки), а шоковим органом (мішенню) для комплексу антиген-антитіло стають легкі.

Як наслідок, відбувається розширення їх капілярів, омертвіння окремих ділянок їх стінки, проникнення еритроцитів в легеневу паренхіму і осідання в ній гемосидерина - пігменту, що утворюється при розпаді гемоглобіну ерітроцітов- "втікачів". Не виключають і те, що власні лімфоцити (клітини крові, які беруть участь в імунній відповіді організму) починають діяти, як отрута, на стінку судини і руйнувати її, через що в ній утворюються "дірки", через які з судин в тканину легенів і виходять еритроцити.
Механізм розвитку гемосидерозу легень наступний:
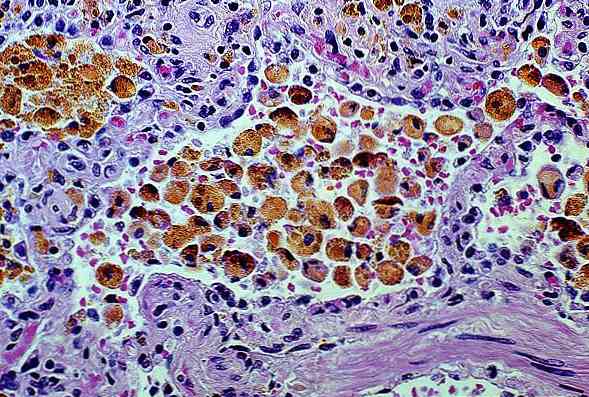 еритроцити проникають в альвеоли, а також в бронхіоли (найдрібніші бронхи), безпосередньо з'єднані з альвеолами;
еритроцити проникають в альвеоли, а також в бронхіоли (найдрібніші бронхи), безпосередньо з'єднані з альвеолами;- так як в нормі еритроцити в просвіті альвеол невідомі, до них негайно спрямовуються макрофаги - клітини-пожирачі, які заковтують еритроцити і переробляють їх в гемосидерин;
- в результаті такого клітинного вторгнення і еритроцитів, і макрофагів товщають стінки альвеол, а пізніше, при прогресуванні процесу - і міжальвеолярні перегородки;
- в міру того, як процес розвивається все більше, еластична тканина легень руйнується, замість неї утворюється сполучна тканина, якою поступово проростає все легке - розвивається його склероз. Через нього легке вже не може повноцінно розправлятися, через що страждає процес дихання, в результаті цього порушується забезпечення тканин киснем і виведення з них вуглекислого газу.
Симптоми гемосидероза легких
Перебіг гемосидероза легких може бути:
- гострим - настає раптовий масовий вихід еритроцитів в альвеоли з усіма наслідками. Трапляється найчастіше в дитячому віці;
- хронічним - кров виходить в альвеоли невеликими порціями, періодично, через це хвороба набуває хронічного характеру з періодичними загостреннями. Трапляється найчастіше в молодому віці.
В основному хворі скаржаться на погіршення самопочуття при гострому перебігу або загостренні хронічного процесу. Симптоми будуть наступними:
- періодично виникає кашель з відділенням характерною кров'яною мокротиння в помірних кількостях;
- задишка;
- відчуття браку повітря.
 Кровохаркання - один з найбільш показових ознак гемосидероза, без нього гемосидероз практично не спостерігається. Часом відходження крові може бути настільки інтенсивним, що розцінюється як легенева кровотеча.
Кровохаркання - один з найбільш показових ознак гемосидероза, без нього гемосидероз практично не спостерігається. Часом відходження крові може бути настільки інтенсивним, що розцінюється як легенева кровотеча.
Задишка з'являється через те, що страждає дихальна функція легенів, вони не забезпечують організм належною кількістю кисню. Задишка наростає при фізичному навантаженні, з часом вона посилюється тим, що при прогресуванні гемосидероза розвивається пневмосклероз - робоча паренхіма заміщується сполучною тканиною, яка може виконувати хіба що опорну роль, і легкому. Образно кажучи, нічим дихати.
Через те, що розвивається анемія, виникають наступні симптоми:
- запаморочення;
- шум у вухах;
- миготіння мушок перед очима;
- при значній пневмонії - переднепритомні стану.
Інші симптоми, менш типові для гемосидероза, але в ряді випадків допомагають в діагностиці цієї хвороби, - це:
- невиражені, але часті ниючі болі в грудній клітці без чітко визначеної локалізації;
- хворобливість в "Нелегеневі" локаціях - в суглобах і животі;
- підвищення температури тіла, часто - до субфебрильних цифр (37,1-37,3 градуса за Цельсієм). Гіпертермія - це (реактивний відповідь організму на гемосидерин як чужорідне для легких речовина;
- в ряді випадків - значне схуднення.
Під час ремісії (періоду ослаблення хвороби) хворі можуть взагалі не пред'являти ніяких скарг. Тривалість ремісії при гемосидерозе легких може бути різною, але існує закономірність: після кожного наступного загострення періоди ремісії, як правило, стають все коротшими і коротшими.
можливі ускладнення
 Якщо процес в легенях зайшов далеко, то розвиваються зміни в серцево-судинній системі: утворюється так зване легеневе серце - розширення правих відділів серця через уповільнення течії крові і подальшого збільшення кров'яного тиску в правому передсерді і шлуночку.
Якщо процес в легенях зайшов далеко, то розвиваються зміни в серцево-судинній системі: утворюється так зване легеневе серце - розширення правих відділів серця через уповільнення течії крові і подальшого збільшення кров'яного тиску в правому передсерді і шлуночку.
Це, в свою чергу, може привести до порушення струму крові у великому колі кровообігу і збільшення печінки і селезінки. але у 30% хворих збільшення печінки при гемосидерозе легких може спостерігатися навіть без розвитку легеневого серця.
Через просочування кров'ю легеневої тканини погіршується їх власне кровопостачання - розвиваються зони інфаркту. У цей ослаблене місце спрямовується інфекція - як наслідок, розвивається так звана інфаркт-пневмонія. Вона може бути досить таки великої і викликає важку дихальну недостатність. Складність полягає в тому, що гемосидероз вражає однаково обидва легені, а це значить, що не залишається легеневих резервів, які допомогли б хоч частково компенсувати дихальну недостатність.
Також при запущеному або різко прогресуючому процесі в легенях, уражених гемосидерозом, можуть розвиватися такі ускладнення, як:
- рецидивуючий (що повторюється) гемопневмоторакс (кров і повітря в плевральній порожнині);
- важке легенева кровотеча.
Будь-яке з описаних ускладнень гемосидероза легких може призвести до летального результату.
діагностика
Клінічні прояви (скарги) при ідіопатичному гемосидерозе легких досить типові, тому не складає труднощів запідозрити дане захворювання. Діагноз підтверджується за допомогою фізикальних методів обстеження (огляду хворого, простукування і вислуховування фонендоскопом його грудної клітини), а також інструментальних і лабораторних методів дослідження.
Ознаки, які виявляють при огляді пацієнта з гемосидерозом легких, такі:
- шкірні покриви і видимі слизові оболонки бліді, при прогресуванні хвороби спостерігається їх ціаноз (синюшність);
- склери иктеричность (жовтяничним) - це пояснюється розпадом гемоглобіну в альвеолах. У ряді випадків жовтяничними можуть бути шкіра і слизові.
Те, наскільки виражена блідість, залежить від ступеня розвитку анемії. Виразність ціанозу, в свою чергу, залежить від ступеня розвитку дихальної недостатності. Іншими словами, навіть за кольором шкіри і слизових оболонок досвідчений лікар може оцінити зміни в легенях при гемосидерозе.
При значних крововиливах в альвеоли в легких чути множинні хрипи, дихання і серцеві тони будуть ослабленими - ці ознаки визначаються за допомогою аускультації (вислуховування фонендоскопом).
Для підтвердження діагнозу гемосидероза легких використовують такі інструментальні методи діагностики, як:
- рентгеноскопія і -графія органів грудної клітини;
- комп'ютерна томографія органів грудної клітки;
- бронхоскопія (щоб виключити кровохаркання через захворювання бронхів);
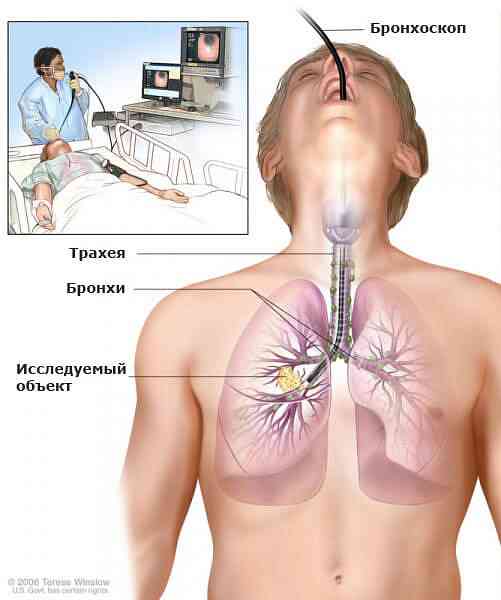
- перфузійні сцинтиграфія (виконується для оцінки кровопостачання легенів);
- спірографія (дослідження функції зовнішнього дихання);
- ЕКГ;
- ультразвукове дослідження печінки та селезінки.
Рентгенологічне дослідження легенів при гемосидерозе має високу ступінь інформативності - завдяки йому можна не тільки констатувати дане захворювання, але і визначати його рентгенологічні стадії:
- 1 стадія - в незначній мірі змінюється прозорість легенів, це обумовлено дрібними крововиливами в альвеоли;
- 2 стадія - утворюються множинні дрібні вогнища 0,1-2 см в діаметрі, які сигналізують про розвивається просочування легеневої тканини кров'ю. Вогнища розсмоктуються за 1-3 тижні;
- 3 стадія - в легких виявляються масивні затемнення, вони обумовлені набряком легеневої тканини і запаленням навколо вогнищ крововиливи;
- 4 стадія- легенева тканина різко змінюється через масивного розростання в ній сполучної тканини (пневмосклерозу).
Якщо при прогресуючому гемосидерозе легких зміни зачіпають і серце, то на рентген-знімку можна побачити вибухне легеневої артерії і розширення правих відділів серця. Якщо розвинувся пневмоторакс - на рентген-знімку можна побачити, що легке спалося.
За допомогою перфузійному сцинтиграфії легенів оцінюють їх кровотік - при даній хвороби спостерігається його збіднення.
Спірографія - це дихальні проби, при яких пацієнт здійснює видих або видих, дотримуючись певних умов (наприклад, вдихати потрібно швидко), і результати яких відображають вентиляційні (провітрювати) здатності легень. При прогресуючому гемосидерозе спирография в першу чергу демонструє зниження життєвої ємності легень (ЖЕЛ).
Зміни електрокардіограми спостерігаються при залученні в процес серцево-судинної системи - зокрема, при розвитку легеневого серця, характерному для прогресуючого гемосидероза легких. На електрокардіограмі фіксуються:
- ознаки потовщення серцевого м'яза правих відділів серця;
- різні аритмії;
- ознаки міокардіодистрофії (виснаження міокарда), яка розвивається через прогресуючого недокрів'я (анемії).
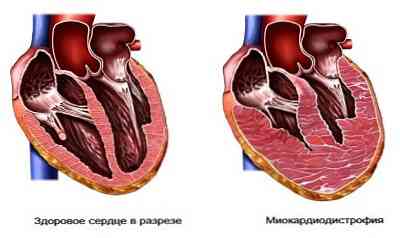
При гемосидерозе легких УЗД печінки і селезінки в разі прогресування хвороби фіксує збільшення цих органів.
З лабораторних методів діагностики при даному захворюванні інформативні наступні дослідження:
- загальний аналіз крові - визначається зниження кількості гемоглобіну та еритроцитів, але збільшення попередників еритроцитів, а також деформація деяких різновидів клітин крові. Якщо гемосидероз яскраво виражений, або розвинулася інфаркт-пневмонія - спостерігається істотне збільшення кількості лейкоцитів і ШОЕ;
- біохімічний аналіз крові - підвищений вміст білірубіну, а також деяких ферментів печінки, але знижена кількість заліза;
- імунологічне дослідження крові - у невеликої кількості хворих може бути знижена кількість деяких імунних клітин і збільшення специфічних імунних білків. Але попри те, що гемосидерозу приписують імунну природу, при імунологічних дослідженнях вагомі зміни не визначаться;
- мікроскопія мокротиння (Дослідження під мікроскопом) - виявляються червоні кров'яні клітини (еритроцити) і сидерофаги (макрофаги, або клітини-пожирачі, з високим вмістом гемосидерину). Аналіз мокротиння рекомендується повторювати періодично, так як одноразове дослідження може бути неінформативним;
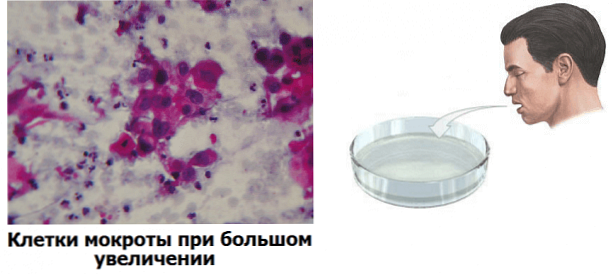
- мікроскопічне дослідження лаважной вод (Рідини, яку отримують при промиванні бронхів) - виявляються сидерофаги;
- дослідження порції кісткового мозку, яку витягують при пункції - відзначається зменшення кількості сидерофагів (клітин з залізом), а також посилення вироблення попередників еритроцитів (це захисний відповідь організму на втрату еритроцитів, які перейшли з кров'яного русла в альвеоли);
- дослідження біоптату легенів (Шматочка тканини) під мікроскопом - в альвеолах виявляють велику кількість гемосідерофагов. Біопсія проводиться тільки в тих випадках, якщо за допомогою інших методів неможливо ні підтвердити, ні виключити діагноз гемосидероза легких. Біопсію остерігаються робити, так як при заборі биоптата великий ризик кровотечі з легеневої тканини;
- визначення газового складу крові - через дихальної недостатності в крові істотно знижена кількість кисню.
Збірний список головних критеріїв, за якими ставлять діагноз гемосидероза, наступний:
- завзято рецидивирующее, істотне кровохаркання;
- прогресуюча задишка;
- хрипи в легенях і ослаблення дихання;
- характерні тіні на рентгенограмі, рентген-ознаки легеневого фіброзу;
- наявність в мокроті сидерофагів - клітин з великою кількістю гемосидерина;
- анемія і зниження кількості заліза в крові.
Диференціальна діагностика
Через схожість проявів гемосидероз можна сплутати з такими захворюваннями, як:
- гематогенно-дисемінований туберкульоз - форма туберкульозного ураження, при якій в легенях спостерігається безліч вогнищ ураження, що виникають через занесення туберкульозної палички в ці локації з потоком крові;
- рак легенів;
- пневмонія.
Відрізнити гемосидероз від туберкульозу допоможе визначення збудника і факт контакту з туберкульозним хворим в анамнезі.
При раку легенів:
- в мокроті виявляються ракові (атипові) клітини, яких немає при гемосидерозе;
- зворотного розвитку рентгенологічних ознак, як при гемосидерозе, немає.
На відміну від гемосидероза при пневмонії:
- спостерігається більш гострий характер;
- відзначається успішна корекція антибактеріальними препаратами;
- немає такої характерної мікроскопічної картини з наявністю прожилок крові, як при гемосидерозе;
- немає затемнень на рентгенологічному знімку, як при гемосидерозе.
Лікування гемосидероза легких
При гемосидерозе застосовують комплексну консервативну терапію. В її основі лежить використання таких препаратів і методів, як:
- глюкокортикостероїди;
- плазмафарез (Процедура забору крові з організму, її очищення і повернення назад в організм);
- цитостатики (Препарати, які при гемосидерозе знищують антитіла);
- антикоагулянти - препарати, що не дозволяють посилюватися згортаючим здібностям крові;
- антиагреганти - препарати, які протидіють злипання елементів крові і утворення згустку;
- залізовмісні препарати.
 Глюкокортикостероїди пригнічують аутоімунні реакції, а також підвищують щільність судинної стінки, тим самим зменшуючи її проникність для клітин. Їх призначають для усунення причин гемосидероза. З глюкокортикостероїдів добре себе зарекомендував преднізолон. Якщо стан хворого покращився, дозу преднізолону знижують дуже поступово - протягом 3-4 місяців, довівши її до підтримуючої дози, яку призначають ще кілька місяців.
Глюкокортикостероїди пригнічують аутоімунні реакції, а також підвищують щільність судинної стінки, тим самим зменшуючи її проникність для клітин. Їх призначають для усунення причин гемосидероза. З глюкокортикостероїдів добре себе зарекомендував преднізолон. Якщо стан хворого покращився, дозу преднізолону знижують дуже поступово - протягом 3-4 місяців, довівши її до підтримуючої дози, яку призначають ще кілька місяців.
Мета плазмафорез при гемосидерозе легких - очистити кров від імунних комплексів, які підвищують проникність судин легенів і таким чином стимулюють проникнення кров'яних клітин в альвеоли.
важливоНа сьогоднішній день розроблена методика спільного використання плазмафарез разом з цитостатиками - вони підсилюють дію один одного: за допомогою плазмафарез видаляють вже накопичилися антитіла, а за допомогою цитостатиків протидіють утворенню їх нової порції.
Антикоагулянти і антиагреганти призначають для того, щоб займатися профілактикою закупорку судин тромбами - вона може трапитися через зміни системи згортання крові, поштовх до яких може дати гемосидероз легенів.
Найефективніше комбінувати при лікуванні гемосидероза легких гормональні, антикоагулянтні і антиагреганти кошти.
Залізовмісні препарати слід приймати з метою відновлення потрібної кількості заліза в крові, щоб уникнути виникнення залізодефіцитної анемії.
Якщо через прогресування гемосидероза легких розвинулося легеневе серце - проводиться лікування, спрямоване на зменшення легеневої гіпертензії.
профілактика
Так як немає впевненості, які саме чинники безпосередньо призводять до виникнення гемосидерозу легень, якихось специфічних методів його профілактики немає. Слід дотримуватися загальних правил, які допоможуть підтримувати функції легень на належному рівні:
- кинути палити;
- відмовитися від роботи на виробництві, пов'язаному з вдиханням отруйних речовин;
- зміцнювати імунітет;
- оперативно реагувати на будь-які збої в імунній системі і при виникненні найменших алергічних реакцій, які можуть бути пов'язані з помилками аутоімунного відповіді організму, звертатися до алерголога, який призначить медикаментозну корекцію стану;
- займатися фізкультурою і спортом.
прогноз
Прогноз при гемосидерозе легких складний - якщо процес проникнення еритроцитів в альвеоли запущений, зупинити його важко, потрібно багато зусиль з боку лікарів і багато часу на корекцію стану.
Рання діагностика імунно-алергічних станів і правильна лікувальна тактика допомагають підтримувати задовільний стан хворих.
Слід побоюватися не тільки проявів гемосидерозу, а й ускладнень, до яких він може призвести - зокрема, це:
- стійке підвищення кров'яного тиску в легеневих судинах, перевантаження правих відділів серця і, як наслідок, виникнення легеневого серця;
- поява і наростання дихальної недостатності, від якої страждають всі системи і органи людського організму.
Неліковані легеневе серце і дихальна недостатність здатні привести до різкого погіршення стану хворого і летального результату. Безпосередньо від гемосидероза смерть не настає.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 еритроцити проникають в альвеоли, а також в бронхіоли (найдрібніші бронхи), безпосередньо з'єднані з альвеолами;
еритроцити проникають в альвеоли, а також в бронхіоли (найдрібніші бронхи), безпосередньо з'єднані з альвеолами;

