

ТРУЗІ - трансректальное ультразвукове дослідження, в даний час його вважають "продовженням пальця уролога". Спосіб неінвазивний, але досить інформативний, що дозволяє використовувати його в діагностиці багатьох урологічних захворювань. Винахід нових ТРАНСРЕКТАЛЬНОГО датчиків дозволяє контролювати процес біопсії простати, брахітерапії, кріотерапії, які все більш широко використовуються в лікуванні онкології простати.
Яке захворювання можна виявити при ТРУЗІ?
В урології ультразвук спочатку використовували для діагностики сечокам'яної хвороби.
Патологія, яка може бути діагностована за допомогою ТРУЗІ, наступна:
ательной залози
Згідно зі статистикою, близько 60 - 70% літніх чоловіків старше 80 років мають ту чи іншу ступінь раку передміхурової залози. З повсюдним впровадженням дослідження крові на простатспецифічний антиген роль ТРУЗІ дещо змінилася, в основному, трансректальное ультразвукове дослідження використовується для візуалізації простати і допомоги при лікувальних або діагностичних маніпуляціях (прицільна біопсія).
ТРУЗІ застосовують в якості скринінгового методу в поєднанні з аналізом на ПСА і ректальним пальпаторним оглядом для виявлення раку простати у чоловіків старше 40 років.
Картина раку передміхурової залози на сонограмі:
- нерівномірність, випинання капсули;
- гіпер- і гіпоехогенние ділянки ближче до основи простати (підозра на залучення в патологічний процес насіннєвих пухирців).
У запущених стадіях візуалізуються здавлення деформованих в тазовому відділі сечоводів / сечоводу.
важливоЗагальна інформативність трансрктального ультразвукового дослідження при раку простати - від 18 до 52%, тому в якості єдиного обстеження воно не застосовується.
Доброякісна гіперплазія передміхурової залози
Структура простати при ТРУЗІ залежить від форми гіперплазії - дифузійної або осередкової (дифузне ураження / осередкове ураження). Контури чіткі, рівні. Звертають увагу на значне збільшення розмірів простати. Осередкові освіти мають підвищену ехогенність (щільність). Якщо обструкція виражена, кількість залишкової сечі перевищує норму. Внутрішня поверхня сечового міхура видозмінюється - з'являється трабекулярную (складчастість, помилкові дивертикули). Обсяг сечового міхура при ДГПЗ може досягати 1500 мл.
Простатит і везикуліт
Підвищена ехогенність свідчить на користь хронічного запалення, а знижена говорить про гострий процес. Розмір простати збільшується за рахунок набряку. Контури розпливчасті, межа між залізистої і фіброзно-м'язовою тканиною стерта, присутні гіпер- і гіпоехогенние ділянки. При поширенні запалення на насінні бульбашки має місце їх розширення, неоднорідність заповнення і посилення судинного малюнка.
абсцес простати
При ТРУЗІ абсцес виглядає як відмежоване анехогенние або гіпоехогенні новоутворення.
Абсцес простати можна запідозрити вже за скаргами пацієнта:
- висока температура;
- озноб,
- болі внизу живота;
- хвороблива ерекція;
- різі при частому сечовипусканні.
Простатолітіаз (камені передміхурової залози)
Камені в простаті виглядають як гіперехогенние включення, розмір вариабелен: від скупчення солей до значущих конкрементів / конкременту.
кісти простати
Освіти з розміром менше 5 мм не вважаються грубою патологією, контури чіткі, рівні, структура анехогеннимі або гіпоехогенний. На відміну від абсцесу простати, клінічні прояви відсутні.
види ТРУЗІ
Кольорове доплерівське сканування використовується для поліпшення якості діагностики, як доповнення до ТРУЗІ. Проведені дослідження показали, що додавання кольору допплеру поліпшило специфіку біопсії простати. При цьому будь-яких чітких відмінностей, що дозволяють верифікувати діагноз, між вогнищем запалення і пухлиною немає.
Незважаючи на можливості ТРУЗІ запідозрити злоякісне новоутворення, інтенсивність росту пухлини в динаміці краще відстежувати іншими способами інструментальної діагностики, наприклад, МРТ. Інформації, отриманої в результаті тільки транректального УЗ-дослідження, недостатньо для оцінки поширення пухлини за межі капсули, як і в постановці діагнозу самої пухлини.
Якщо вибирати між абдомінальним УЗД і трансректального - останнє більш переважно, тому що візуалізація паренхіми простати значно краще. Але для повноти картини в деяких випадках трансабдоминальное УЗД на тлі тугого наповнення рідиною сечового міхура має бути виконано, так як метод дає уявлення про ступінь збільшення простати, внутрішньоміхуровому зростанні пухлини і деформації шийки міхура.
При ТРУЗІ введення датчика в пряму кишку забезпечує безпосередній контакт із залозою, і картина виходить практично без спотворень.
До плюсів трансректального доступу можна віднести те, що немає деяких труднощів, які мали місце при виконанні трансабдоминального УЗ - дослідження.
важливоТРУЗІ і абдомінальне УЗД простати - взаємодоповнюючі методи діагностики.
ТРУЗІ для контролю біопсії
Біопсія - основне дослідження для підтвердження раку простати, трансректальний ультразвуковий контроль підвищує точність попадання біопсійною голки безпосередньо в підозрілу ділянку. Якщо осередкове освіту визначається пальпаторно, але не помітно при УЗ-діагностики - стовпчики тканини забирають з 6 точок без наведення датчика.
важливоЦей спосіб у деяких пацієнтів видає недостовірний результат.
Спеціальні комп'ютерні програми оцінюють ультразвукові зображення, що значно підвищує якість діагностики (до 75%). Існують методики, які дозволяють виявити ізоехогенние рак з точністю, наближеною до 100%.
3D- ТРУЗІ і допплерівські зображення
Застосування ЗD-методик побудови УЗ-зображення - більш інформативний метод, який застосовується для встановлення стадії онкологічного процесу та контролю при біопсії. Додаткове доплерівське дослідження і контрастне посилення підвищують точність діагностики.
Допплерівські зображення дозволяють дати оцінку судинної архітектоніці новоутворення. Відомо, що ракова пухлина має велику розвинену мережу кровоносних судин, але це твердження справедливе для ракової пухлини значних розмірів, невеликі новоутворення не мають великої судинної мережі.
При пухлини простати з розмірами менше 2 мм ТРУЗІ малоинформативно, якщо новоутворення більше 1 кубічного сантиметра, то з'являється картина неоднорідного кровопостачання на тлі ділянок некрозу ткані, що особливо добре демонструє трансректальное дослідження з допплером.
ТРУЗІ з допплером підвищує точність біопсії на 10%.
контрастування
Відносно недавно в діагностиці застосовують, так звані, ультразвукові контрастні агенти. З їх допомогою видна посилена васкуляризація пухлинного вогнища при виконанні кольорового допплерівського сканування з контрастуванням.
еластографія простати

На еластограмме сині ділянки показують ймовірний рак передміхурової залози. Остаточний діагноз буде встановлено після біопсії.
Еластографія - відносно новий (початок розробки - кінець 20 століття) метод ультразвукової діагностики, заснований на різної еластичності нормальної і патологічно зміненої тканини. Проводилися дослідження, які показали, що ефективність еластографії в діагностиці раку простати досягає 84%.
При соноеластографіі відображається жорсткість тканини передміхурової залози. Спосіб заснований на аналізі деформації тканин до і після стиснення ультразвуковим перетворювачем. Різниця в деформації використовується для оцінки жорсткості тканини. Зменшення еластичності свідчить на користь пухлинного процесу, особливо, якщо має місце гіпоехогенне тканин.
Еластографія вважається корисною різновидом ТРУЗІ для діагностики раку простати і дозволяє уникнути непотрібної біопсії.
За вартістю соноеластографія порівнянна з ТРУЗІ.
ТРУЗІ: показання до проведення
ТРУЗІ обгрунтовано в наступних випадках:
- діагностичний пошук захворювань простати;
- динамічне спостереження після проведеного лікування, в тому числі, гормонотерапії при раку простати;
- для візуального контролю при проведенні деяких видів лікування;
- для визначення обсягу простати перед проведенням брахітерапії, кріотерапії або іншого малоінвазивного лікування (радіочастотне або мікрохвильове вплив);
- в профілактичних цілях після досягнення 45-річного віку;
- при захворюваннях нирок, як уточнюючої діагностики;
- в складі комплексного обстеження при азооспермії, для виключення кістозних новоутворень (кісти сім'яних пухирців, еякуляторно-проточні кісти та ін.).
Якщо розглядати показання до ТРУЗІ з точки зору скарг, то проведення дослідження необхідно, якщо турбує наступне:
- часте сечовипускання малими порціями;
- дискомфорт в промежині;
- ослаблення струменя сечі;
- бажання помочитися відразу після акту сечовипускання;
- порушення потенції;
- стертий оргазм;
- раннє сім'явиверження;
- присутність крові в спермі;
- нічні сечовипускання;
- виділення з уретри в момент акту дефекації;
- різі, болі при сечовипусканні та ін.
Якщо лікар призначив аналіз крові на ПСА і ТРУЗІ, спочатку потрібно здати кров, так як трансректальний огляд зробить результат аналізу крові недостовірним.
Протипоказання до ТРУЗІ
Абсолютних протипоказань до трансректального ультразвукового дослідження немає, але є стани, при яких краще відкласти проведення ТРУЗІ:
- гостра діарея;
- загострення геморою або тріщини прямої кишки;
- гострий парапроктит;
- кровотеча з прямої кишки;
- деякі психічні захворювання.
При гострому простатиті або підозрі на абсцес передміхурової залози в ряді випадків огляд проводять через передню черевну стінку.
Що показує ТРУЗІ
При трансректальном УЗ-обстеженні оцінюють такі параметри (в дужках вказані варіанти норми):
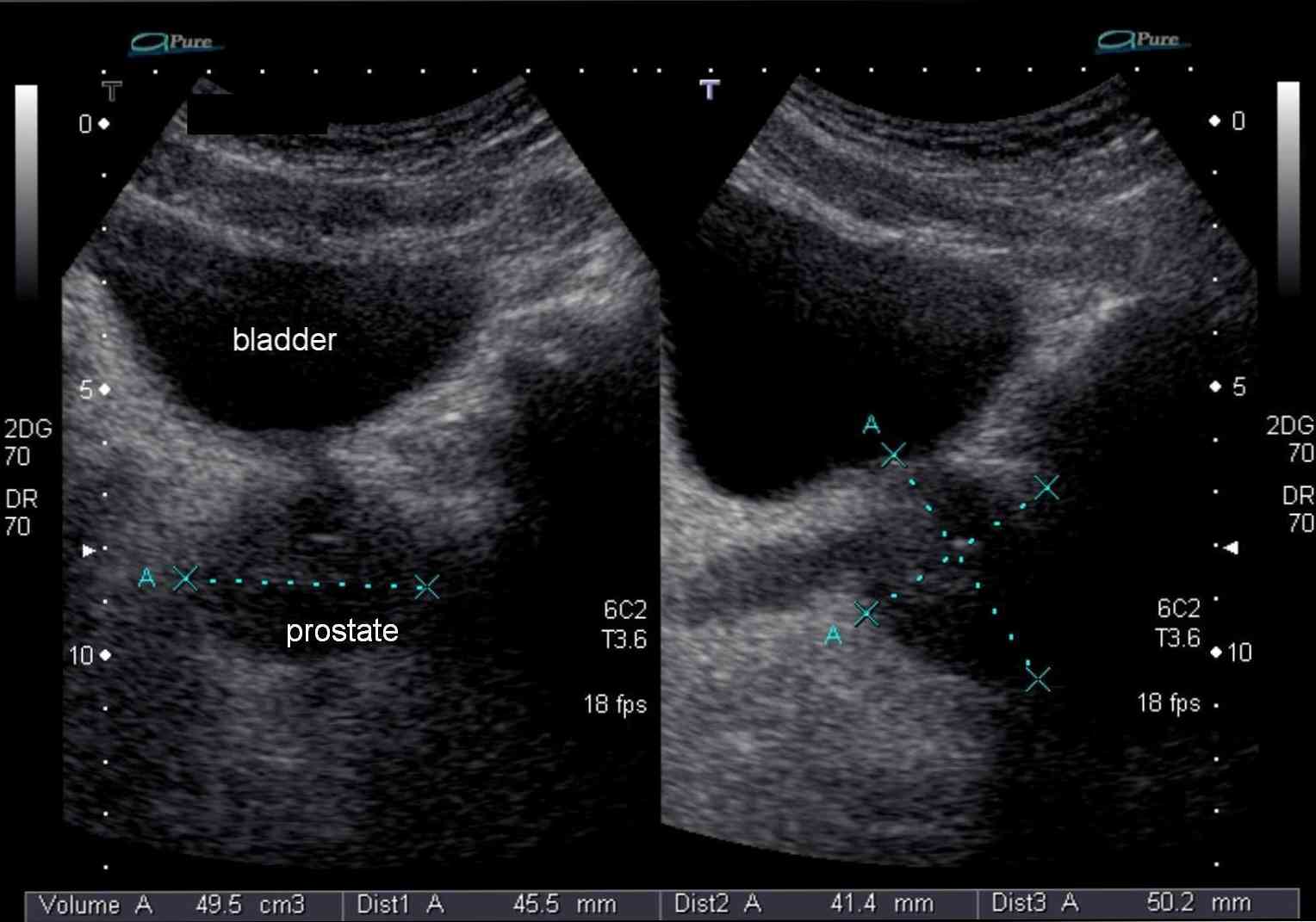 верхненіжній розмір (довжина 24 - 40 мм);
верхненіжній розмір (довжина 24 - 40 мм);- передньозадній розмір (товщина 15 - 25 мм);
- поперечний розмір (ширина 30 - 45 мм);
- сумарний обсяг передміхурової залози (від 18,7 до 26, 8 см);
- ехогенність (середня);
- симетричність;
- контури (чіткі рівні);
- форма (округла / трикутна);
- структуру центральної і периферичної зони (неоднорідна дрібнозернистий);
- об'ємні утворення (в нормі відсутні);
- парауретральной фіброз (відсутній);
- структуру і розміри насіннєвих пухирців (в залежності від акту сім'явиверження і залученості в запальний процес, в нормі структура однорідна, якщо давно не було еякуляції - можуть бути розширені);
- семявиносящіе протоки (відсутність кіст);
- наявність серединної частки (ускладнює прогноз при ДГПЗ);
- кількість залишкової сечі (максимум 15 - 20 мл).
Обсяг передміхурової залози може бути розрахований за формулою і залежить від віку чоловіка, генетичних особливостей, тривалості стриманості, статевої конституції та ін.
Для визначення кількості залишкової сечі УЗД виконується двічі: з наповненим сечовим міхуром і після акту сечовипускання.
Формула для обчислення обсягу простати є твір 4 величин: товщини, довжини, ширини і коефіцієнта 0,52.
Деякі фахівці використовують іншу формулу: 0,13 помножити на вік чоловіка і додати 16,4
Так, наприклад, щоб розрахувати нормальні розміри передміхурової залози у чоловіків 25 років, отримуємо 19,65 см куб.
Зверніть увагуНеобхідно відзначити, що сучасні апарати ультразвукової діагностики автоматично розраховують обсяг передміхурової залози.
Приблизно до 23-річного віку чоловіки, простата досягає постійних розмірів. Якщо немає будь-якої патології, її розмір практично не змінюється протягом 2 десятків років. Передміхурова залоза збільшена при запаленні, пухлини, доброякісної гіперплазії. Для того щоб правильно діагностувати патологічний процес, оцінюються результати в сукупності, ТРУЗІ допомагає запідозрити діагноз.
Як проводиться ТРУЗІ і як підготується до дослідження
Процедура займає від 10 до 15 хвилин, пацієнт укладається на лівий бік з приведеними до живота ногами, в пряму кишку вводиться датчик зі спеціальним посиленим презервативом для діагностичних досліджень.
Якогось знеболювання не потрібно, особливо чутливі чоловіки можуть ввести безпосередньо перед процедурою за допомогою мікроклізми 5 мл 2% лідокаїну або скористатися гелем з анестетиком.
Як підготуватися до ТРУЗІ
Напередодні необхідно виключити газообразующие продукти:
- капусту,
- горох,
- квас,
- молоко,
- газовані напої,
- алкоголь,
- здобу і ін.
Перед ТРУЗІ допускається нещільний перекус.
Щоб датчик безперешкодно проник в пряму кишку, необхідно зробити очисну клізму перед дослідженням.
Можна прийняти для усунення підвищеного газоутворення активоване вугілля з розрахунку 1 таблетка на 10 кг ваги.
Якщо планується вимір ємності сечового міхура і визначення кількості залишкової сечі - перед процедурою потрібно випити 1,5 літра негазованої води.
У приватних медичних центрах немає необхідності брати з собою змінне взуття, серветки, простирадло, презерватив; при проходженні ТРУЗІ в муніципальній поліклініці це питання краще уточнити заздалегідь.
Мішина Вікторія, уролог, медичний оглядач


 верхненіжній розмір (довжина 24 - 40 мм);
верхненіжній розмір (довжина 24 - 40 мм);