
 Інвагінація кишечника - патологія, при якій одна ділянка кишечника впроваджується (занурюється) в інший. Це одна з причин непрохідності шлунково-кишкового тракту, з якою найчастіше стикаються дитячі хірурги.
Інвагінація кишечника - патологія, при якій одна ділянка кишечника впроваджується (занурюється) в інший. Це одна з причин непрохідності шлунково-кишкового тракту, з якою найчастіше стикаються дитячі хірурги.
Загальні дані
важливоІнвагінація кишечника найбільш часто (в 90% всіх клінічних випадків) спостерігається у немовлят. Пік захворюваності припадає на 5-7-місячний вік, коли в раціон дитини починають вводити прикорм - кишечник не завжди здатний адекватно "перебудуватися" і моментально пристосуватися до нової їжі. На 1000 немовлят припадає 3-4 випадки виникнення інвагінації кишечника, у хлопчиків вона спостерігається частіше.
У молодому віці страждають досить рідко, далі захворюваність зростає в старшій віковій групі (в основному від 45 до 60 років).
різновиди
Інвагінація кишечника буває:
- первинної, або ідіопатичною - її причини з'ясувати не вдається;
- вторинної - як наслідок різного виду захворювань кишечника.
Залежно від того, які ділянки шлунково-кишкового тракту впроваджуються один у одного, інвагінацію поділяють на:
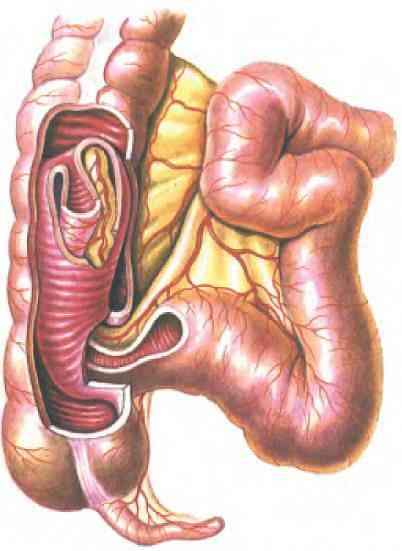 тонкокишечную;
тонкокишечную;- толстокишечную;
- тонко-толстокишечную;
- тонкокишечного-шлункову;
- інвагінацію петлі кишечника через природні Свищева ходи або стоми - хірургічним шляхом накладені анастомози (соустя) між петлями кишечника або шлунком і кишечником.
Якщо впровадження ділянок кишечника один в одного трапляється в напрямку перистальтичних скорочень кишкової стінки, то її називають ізоперістальтіческім (Або низхідній, тобто, в напрямку зверху вниз). У разі, якщо інвагінація відбувається проти природних перистальтических кишкових хвиль, то це її антіперістальтіческіе різновид (Або висхідна - від низу до верху).
Участь в инвагинации можуть приймати як дві ділянки кишечника (одинична інвагінація), Так і декілька (множинна інвагінація). За будовою інвагінат (ділянка кишечника, що складається з фрагментів кишки, що впровадили один в одного) буває:
- простий (В ньому розрізняють 3 циліндра);
- складний (В ньому може бути 5 або 7 циліндрів, коли кишкова петля впроваджується в іншу кишкову петлю, потім частково "виходить" і знову "заходить").
По виду течії інвагінація кишечника буває:
- гостра;
- рецидивна;
- хронічна.
Гостре протягом зустрічається найчастіше - в 95% всіх клінічних випадків. Дуже часто її наслідком може стати некроз (омертвіння) фрагмента кишкової петлі.
Рецидивуючий перебіг (повторювану інвагінацію) найчастіше діагностують у маленьких дітей - в основному після того, як в лікуванні инвагинации застосували консервативні методи, спрямовані на расправление инвагината. Така форма виникає в разі незрілості кишечника дитини:
- анатомічної (за своєю будовою);
- функціональної (по виконуваній роботі).
Рецидивирующая інвагінація буває:
- рання - настає в перші 1-3 діб після розправлення кишкового инвагината;
- пізня - спостерігається через троє і більше діб з моменту расправления.
Хронічний варіант перебігу - це періодичне, найчастіше незначне впровадження одного сегмента кишки в інший, яке проявляється досить помірними ознаками кишкової непрохідності.
Окремо виділяють абортивні (або саморасправляющіхся) різновид инвагинации кишечника, при якій спостерігається саморасправленіе инвагината.
Причини інвагінації кишечника
В основному у хворих з инвагинацией так і не вдається з'ясувати причину, чому одна ділянка кишки увійшов в інший. Всі можливі причини цього патологічного процесу розділені на 2 групи:
- аліментарні (пов'язані з прийомом їжі);
- механічні.
Для віку від 0 до 3 років більш характерні аліментарні фактори виникнення інвагінації кишечника, для дітей старшого віку і старшої вікової категорії - механічні фактори.
 Вважається, що у дітей поштовхом до виникнення інвагінації можуть виступити такі аліментарні фактори:
Вважається, що у дітей поштовхом до виникнення інвагінації можуть виступити такі аліментарні фактори:
- порушення графіка введення прикорму (особливо стосується тих випадків, коли батьки запізнилися з підживленням і вводять його великий обсяг);
- порушення харчового режиму у дітей (годування не "по годинах");
- густа їжа;
- їжа грубоволокниста або шматками.
Аліментарна складова розвитку інвагінації характерна і для дорослих. У ряді випадків в клініку надходять з симптомами цього захворювання після, здавалося, прийому звичної їжі (чорного хліба, вареників, пельменів). Нерідко пацієнт пов'язував виникнення захворювання з поспішним ухваленням їжі, коли проковтує її великі непрожеванную шматки.
Також роль виникнення інвагінації у дорослих грають механічні фактори - а саме:
- поліпозні розростання кишечника;
- кістозні утворення;
- дивертикул Меккеля - вроджене випинання стінки клубової кишки, яке є залишком незарощення желточного протока і знаходиться на відстані 20-25 см (іноді більше) від місця, де клубова Кіша переходить в сліпу;
- так звана ектопічна підшлункова залоза - нетипове розташування тканин підшлункової залози;
- пухлини кишечника - як доброякісні (зокрема, ліпоми), так і злоякісні (лімфоми).
Також виділені чинники, які безпосередньо до інвагінації кишечника не призводять, але збільшують ризик її освіти. це:
-
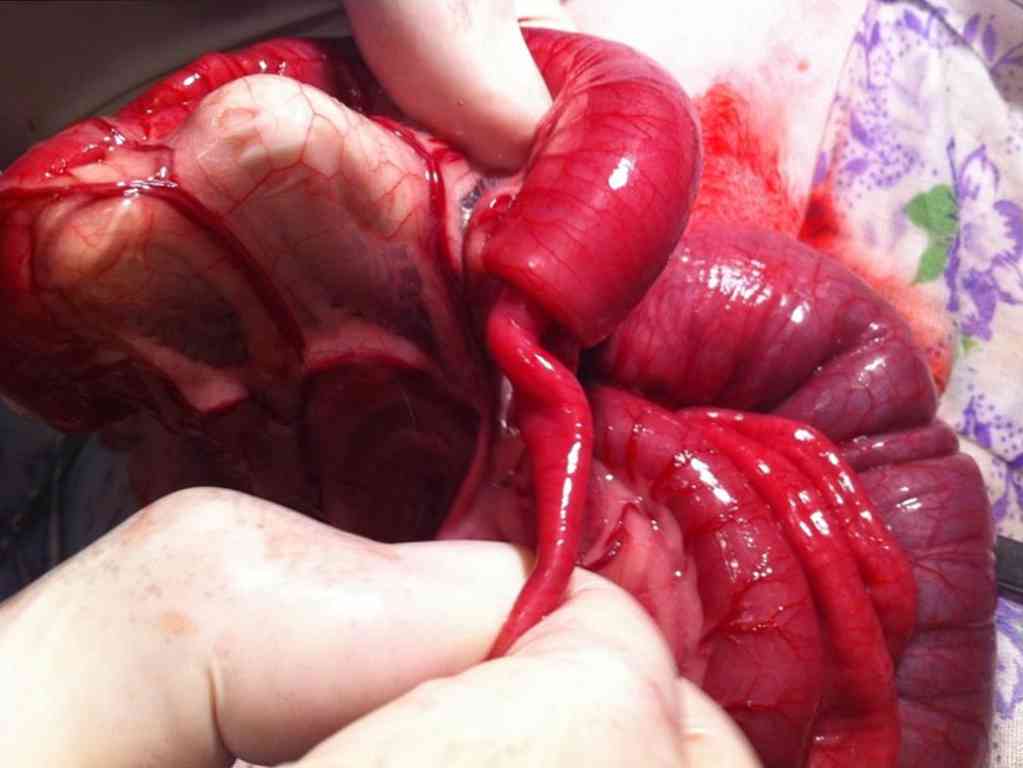
кишкова форма алергії;
- порушення рухової активності кишечника через порушення нервової і / гуморальної регуляції;
- муковісцидоз - тяжке ураження секреторних залоз травного тракту;
- стан після різних оперативних втручань на органах шлунково-кишкового тракту;
- вірусні кишкові інфекційні захворювання, які проходять з гіпертрофією (розростанням) пеєрових бляшок (лімфоїдних вузликів в кишечнику). В основному це ротавірусна і аденовірусна інфекція;
- чоловіча стать;
- обтяжений сімейний анамнез.
Нерідко інвагінація кишечника настає як ускладнення таких захворювань і станів, як:
- вірусне і бактеріальне ураження кишечника;
- гостре, хронічне і загострення хронічного запалення слизової оболонки на будь-якому з ділянок шлунково-кишкового тракту - гастрит, ентерит, коліт;
- чужорідні тіла тонкого і товстого кишечника;
- туберкульозне ураження кишечника;
- туберкульоз очеревини;
- ентероптоз (патологічне опущення тонкого кишечника)
і так далі.
розвиток захворювання
При будь-яких причинах виникнення інвагінації кишечника вона завжди безпосередньо спровокована порушеннями перистальтичні активності кишечника. В цьому випадку перистальтичні рухи проявляються хаотично, в кишечнику утворюються ділянки спастичних скорочень, одну ділянку кишки "натикається" на інший і впроваджується в нього.
важно!
Будь-який подразник, який здатний спровокувати судомні хаотичні невпорядковані скорочення м'язових волокон кишкової стінки (наприклад, груба волокниста їжа), сприяє розвитку патології.
Найчастіше впровадили сегмент кишки не повертається вихідне положення, так як через здавлювання в кишкової стінки виникають зміни, які не дозволяють інвагінат розправитися - набряк тканин, який виникає через застій лімфи, венозної і артеріальної крові.

Через те, що пережимаються артерії, кров по ним циркулює гірше, тканини кишечника недоотримують кисень і поживні речовини, через що розвивається їх голодування. Воно, в свою чергу, призводить до некрозу (омертвіння) кишкової стінки. Також як наслідок артеріальної компресії (здавлювання) і пошкодження стінок артерій (особливо якщо вони раніше були втягнуті в патологічний процес - наприклад, атеросклеротичних змінах внутрішньої поверхні судин) можуть спостерігатися шлунково-кишкові кровотечі різного ступеня інтенсивності.
Якщо процес прогресує, і не надана адекватна медична допомога, то в місці некрозу (він спостерігається в області здавлювання, що виник в результаті інвагінації) можливе виникнення перфорації кишечника. Вона, в свою чергу, призводить до перитоніту (спочатку місцевим, потім розлитого), який може закінчитися летальним результатом.
Симптоми инвагинации кишечника
Симптоми, які розвиваються внаслідок інвагінації кишечника у дитини, такі:
- біль в животі - основна ознака захворювання;
- пронос;
- здуття живота.
Характеристика стану дитини під час больового нападу:
- на ранніх етапах розвитку хвороби біль проявляється у вигляді нападів тривалістю 5-7 хвилин, з різницею в часі в 10-30 хвилин, початок нападу - гостре;
- за інтенсивністю біль - сильна;
- під час нападу дитина стає неспокійною, плаче і кричить, починає підтискати ніжки до живота. Немовлята відмовляються від грудей або соски;
- шкіра робиться холодна на дотик, покривається холодним липким потом;
- кінець нападу такої ж гострий, як і початок.
Напади болю пояснюються вираженими перистальтическими кишковими скороченнями, які тривають серіями з паузами між ними. Між нападами дитина поводиться як ні в чому не бувало - але якщо напад болю був вираженим, то дитина може бути втомленим і кілька загальмованим. Симптоматика инвагинации кишечника у дітей в основному проходить в гострій формі, яка більше типова для тонкокишечной инвагинации.
Симптоми, які розвиваються внаслідок інвагінації кишечника у дорослої, такі:
- біль в животі;
- блювота - на початкових стадіях залишками з'їденого, при прогресуванні хвороби, коли розвивається кишкова непрохідність - каловими масами;
- через 2-3 години від початку инвагинации в випорожненнях з'являються кров'яні виділення. При подальшому розвитку захворювання і омертвінні кишкової стінки можуть з'явитися симптоми повноцінного кишкової кровотечі - кров в калі, слабкість, запаморочення;
- здуття живота, утруднення при відходження газів. При прогресуванні захворювання гази і зовсім перестають відходити;
- на початкових етапах - пронос, далі - неможливість оговтатися, так як калові маси через перешкоди у вигляді инвагината не можуть досягти кінцевого відділу товстого кишечника.
На відміну від дітей, у дорослих характерні підгострий і хронічний перебіг инвагинации. Такі типи розвитку захворювання більше характерні для толстокишечной инвагинации - діаметр товстого кишечника більше, ніж тонкого, і непрохідність може не виникнути або ж вона часткова. Виходячи з цього і симптоми менш виражені (в тому числі не такий сильний больовий синдром).
ускладнення
Найбільш часті ускладнення инвагинации кишечника - це:
- кишкова непрохідність;
- перфорація стінки кишечника через її некрозу;
- перитоніт як результат перфорації кишкової стінки;
- кишкова кровотеча;
- утворення внутрішніх (міжкишкових) гриж.
діагностика
Скарги при інвагінації можна назвати характерними тільки для цього захворювання, тому для підтвердження діагнозу необхідно провести фізикальне, інструментальне і лабораторне дослідження хворого.
Фізикальне обстеження включає огляд, пальпацію (промацування), перкусію (простукування) і аускультацію (вислуховування фонендоскопом) живота.
При огляді виявляються такі ознаки:
- на початкових стадіях мову звичайний, при прогресуванні захворювання - обкладений білим нальотом;
- живіт роздутий (хірурги дали такого стану дуже точне визначення "Живіт - як гора"), передня черевна стінка напружена - ця ознака означає розвиток кишкової непрохідності.
При пальпації будуть характерними наступні ознаки:
 якщо при прогресуванні захворювання і розвитку кишкової непрохідності розвивається некроз кишечника, шкіра стає на дотик сухий;
якщо при прогресуванні захворювання і розвитку кишкової непрохідності розвивається некроз кишечника, шкіра стає на дотик сухий;- на початкових стадіях захворювання, якщо не наступила непрохідність, і живіт не роздутий, у худих або хворих з астенічним типом статури при глибокій пальпації живота можна прощупати інвагінат - довгастий валик в формі циліндра, еластичний, м'якої консистенції, помірно болючий при натисканні на нього. Якщо захворювання прогресує, то в пізні терміни (через 24 години від початку хвороби і більше) інвагінат промацати важко, так як розвивається атонія кишечника (втрата ним тонусу). У разі якщо інвагінат знаходиться низько в черевній порожнині, то його можна прощупати при ректальному дослідженні. При дуже низькому розташуванні можливо навіть випадання инвагината;
- якщо сталася впровадження клубової кишки (кінцевого відділу тонкого кишечника) в сліпу кишку (початкового відділу товстого кишечника), то при пальпації живота можна відзначити западання правої клубової області - нижньої третини передньої черевної стінки справа. Ця ознака ще називають симптомом Данса. Западіння виникає тому, що при впровадженні одного фрагмента кишки в інший в правої клубової області "звільняється" місце;
- при розвитку захворювання пальцями відчувається здуття живота, але живіт м'який, а хворобливий тільки в незначній мірі. Виражені болі при пальпації вказують на розвиток змертвіння в стінці кишечника;
- якщо при тиску однієї ділянки кишечника на інший розвивається некроз, про незабаром з'являться симптоми подразнення очеревини через з'явився перитоніту.
При перкусії живота можна виявити такі ознаки:
 на початкових стадіях захворювання можлива хворобливість в місці постукування по передній черевній стінці;
на початкових стадіях захворювання можлива хворобливість в місці постукування по передній черевній стінці;- у худих або хворих з астенічним типом статури в місці розташування инвагината замість дзвінкого, немов при постукуванні по барабану, звуку (він характерний для порожнинного освіти, яким є кишка) визначається тупий звук (немов стукають по дереву). Така зміна звукових ефектів відбувається тому, що при інвагінат один сегмент кишки заповнює інший, кишкова порожнина на цій ділянці нівелюється;
- при настанні кишкової непрохідності та розвитку здуття живота звуки по всьому животу (крім локації з инвагинатом) будуть дзвінкими, "барабанними".
При аускультації живота виявляється наступне:
- до настання кишкової непрохідності в момент нападу можна почути посилені перистальтичні шуми;
- при розвитку кишкової непрохідності виявляється різке ослаблення, а потім зникнення перистальтичних шумів - живіт "мовчить".
При некрозі кишечника через здавлювання знижується артеріальний тиск і частішає пульс.
Для підтвердження діагнозу інвагінації використовують такі інструментальні методи діагностики, як:
 оглядова рентгеноскопія і -графія - вони дозволяють виявити інвагінат у вигляді освіти в черевній порожнині. Також будуть спостерігатися розширені петлі кишечника і специфічні, у вигляді кілець, ділянки кишечника, характерні для кишкової непрохідності (в тому числі при інвагінації). Далі діагноз слід уточнювати за допомогою більш точних методів дослідження;
оглядова рентгеноскопія і -графія - вони дозволяють виявити інвагінат у вигляді освіти в черевній порожнині. Також будуть спостерігатися розширені петлі кишечника і специфічні, у вигляді кілець, ділянки кишечника, характерні для кишкової непрохідності (в тому числі при інвагінації). Далі діагноз слід уточнювати за допомогою більш точних методів дослідження;- рентгенографія з контрастуванням - більш точний в порівнянні з попереднім метод дослідження;
- ультразвукове дослідження черевної порожнини (УЗД) - під час нього визначається ділянка ущільнення тканини. Це і буде інвагінат;
- Комп'ютерна томографія - з її допомогою можна визначити причини розвитку інвагінаціонний процесу;
- ультразвуковадоплерографія - з її допомогою оцінюють кровотік в артеріях і венах брижі кишечника. Якщо він різко погіршується, це може сигналізувати про передавлюванні судин під час впровадження однієї ділянки кишечника в інший.
Лабораторні методи дослідження в основному інформативні при тривалому перебігу хвороби з виникненням прориву кишечника і перитоніту:
- загальний аналіз крові - в ньому буде визначатися наростаюче збільшення кількості лейкоцитів і ШОЕ, а при приєднанні кишкової кровотечі - ознаки анемії (зменшення кількості еритроцитів і гемоглобіну);
- копрограмма (Вивчення калу під мікроскопом) - якщо настали ішемія (кисневе голодування) і некроз кишечника, то в калі визначаються кров і слиз.
Диференціальна діагностика
Диференціальну (відмінну) діагностику инвагинации кишечника в першу чергу слід проводити з:
- новоутвореннями органів черевної порожнини і малого таза;
- заворотом кишечника;
- чужорідними тілами живота;
- великими конгломератами паразитів.
Лікування інвагінації кишечника
Усіх пацієнтів з ознаками інвагінації слід госпіталізувати в хірургічний стаціонар.
Маленьких дітей у віці від 3 місяців до 3 років инвагинации можна позбавити за допомогою консервативного лікування - але його можна застосувати лише в разі, якщо:
- від початку розвитку захворювання пройшло не більше 10 годин;
- не розвинулися ускладнення.
Консервативне лікування полягає у веденні в кишечник повітря за допомогою спеціального балона Річардсона. Повітря обережно нагнітають до тих пір, поки інвагінат НЕ розправиться. Потім ставлять газовідвідну трубку, щоб з кишечника вивести нагнітання повітря. Ефективність такого лікування досить висока - вона відзначається в 60% всіх клінічних випадків. Після проведення процедури:
- проводять контрольне рентгенологічне дослідження з контрастуванням;
- за станом дитини встановлюється спостереження хірурга.
В інших випадках, а також у дорослих для усунення інвагінації проводять хірургічне лікування. Під час операції:
- навіть якщо інвагінат вже виявлено, проводять ретельну ревізію всього кишечника, так як інвагінат може бути кілька;
- в місці инвагинации проводять огляд кишечника для визначення його життєдіяльності - зокрема, оглядають з метою виявлення змінених ділянок;
- при відсутності змін в стінці кишечника обережно витягують один сегмент кишечника з іншого;
- при виявленні виражених змін в стінці кишечника проводять видалення зміненого сегмента. Часто зовнішні зміни тканин не збігаються зі змінами на рівні тканин, тому видалення сегмента кишки проводять, захопивши здорові ділянки.
Після операції також проводять консервативне лікування - а саме призначають:
- антибіотикотерапію;
- внутрішньовенну інфузійну терапію з метою дезінтоксикації та заповнення об'єму циркулюючої крові (у разі, якщо було діагностовано кишкова кровотеча).
профілактика
 Як заходів, покликаних унеможливлювати інвагінацію кишечника у дітей, важливі:
Як заходів, покликаних унеможливлювати інвагінацію кишечника у дітей, важливі:
- введення прикорму згідно графіка (не раніше 6 місяців);
- поступове введення в раціон нових страв;
- поступовому збільшенні кількості їжі;
- застосування для прикорму Пюріровать страв.
Рекомендуємо прочитати: Коли вводити прикорм грудничку: графік прикорму
Профілактичні заходи у дорослих полягає в:
- дотриманні режиму харчування;
- виключення з раціону грубої їжі;
- ретельному пережовуванні їжі;
- своєчасному виявленні та лікуванні новоутворень кишечника.
прогноз
При своєчасних госпіталізації, діагностиці та лікуванні прогноз сприятливий. Але в ряді випадків в майбутньому не виключено настання рецидивів.
Прогноз стає неоднозначним при розвитку ускладнень инвагинации (до слова, вони можуть розвинутися і на ранніх етапах захворювання). З кожною годиною зволікання зростає ризик для життя пацієнта.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 тонкокишечную;
тонкокишечную;
 якщо при прогресуванні захворювання і розвитку кишкової непрохідності розвивається некроз кишечника, шкіра стає на дотик сухий;
якщо при прогресуванні захворювання і розвитку кишкової непрохідності розвивається некроз кишечника, шкіра стає на дотик сухий; на початкових стадіях захворювання можлива хворобливість в місці постукування по передній черевній стінці;
на початкових стадіях захворювання можлива хворобливість в місці постукування по передній черевній стінці; оглядова рентгеноскопія і -графія - вони дозволяють виявити інвагінат у вигляді освіти в черевній порожнині. Також будуть спостерігатися розширені петлі кишечника і специфічні, у вигляді кілець, ділянки кишечника, характерні для кишкової непрохідності (в тому числі при інвагінації). Далі діагноз слід уточнювати за допомогою більш точних методів дослідження;
оглядова рентгеноскопія і -графія - вони дозволяють виявити інвагінат у вигляді освіти в черевній порожнині. Також будуть спостерігатися розширені петлі кишечника і специфічні, у вигляді кілець, ділянки кишечника, характерні для кишкової непрохідності (в тому числі при інвагінації). Далі діагноз слід уточнювати за допомогою більш точних методів дослідження;